Publié le 06 nov 2011Lecture 8 min
Y a-t-il une place pour l’imagerie chez les patients asthmatiques ?
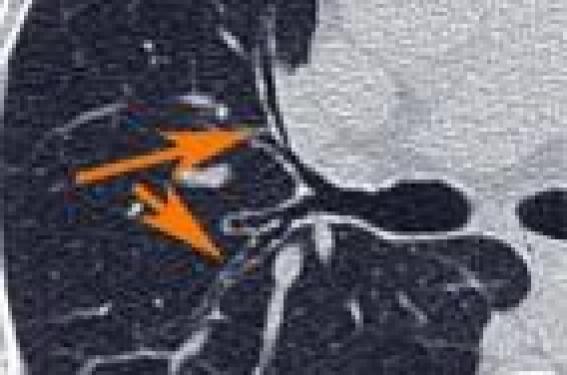
Chez un patient asthmatique, le plus souvent, lors d’un bilan initial, la radiographie thoracique n’apporte pas d’informations utiles, sauf dans des cas particuliers (chez le sujet âgé, lors d’une exacerbation aiguë, etc.). Le scanner, en revanche, peut permettre d’effectuer un diagnostic différentiel (aspergillose, vascularite de Churg et Strauss, etc.)...
F. LAURENT*, G. DOURNES** *CHU de Bordeaux, Hôpital Haut Lévêque, Unité d’imagerie thoracique, Pessac **Université Victor Segalen Bordeaux 2, Laboratoire de physiologie cellulaire respiratoire ; Inserm U1046, Bordeaux Illustration/ Figure 1. Vascularite de Churg et Strauss : la coupe TDM frontale montre la présence d’infiltrats hétérogènes prédominant dans les sommets, un aspect suggestif de ce diagnostic dans le contexte clinique d’un asthme. Chez un patient asthmatique, le plus souvent, lors d’un bilan initial, la radiographie thoracique n’apporte pas d’informations utiles, sauf dans des cas particuliers (chez le sujet âgé, lors d’une exacerbation aiguë, etc.). Le scanner, en revanche, peut permettre d’effectuer un diagnostic différentiel (aspergillose, vascularite de Churg et Strauss, etc.). Quant aux indications de l’IRM, elles restent encore limitées. La radiographie thoracique La radiographie thoracique est la technique la plus simple et la moins coûteuse chez les patients asthmatiques. Elle permet d’obtenir des informations dans le contexte de l’urgence comme en dehors de ce contexte. La radiographie thoracique n’est pas systématique. Lors du bilan initial, elle est indiquée chez le sujet âgé ou dans des cas particuliers tels qu’une présentation atypique autre que la toux, les sifflements respiratoires ou la sensation d’oppression thoracique et, chez le nourrisson, après trois épisodes de sifflements. Dans le suivi, elle est indiquée en cas d’exacerbation aiguë lorsqu’un pneumothorax ou une infection sont suspectés, lorsque le pronostic vital est en jeu ou des signes physiques focaux présents à l’examen. La tomodensitométrie La tomodensitométrie (TDM) domine aujourd’hui largement les méthodes plus sophistiquées utilisées pour l’imagerie des voies aériennes. La TDM est en effet un outil remarquable pour imager la paroi et les pathologies endo- et exoluminales des bronches d’un calibre de plus de 1 mm de diamètre. Les scanners modernes dits multicoupes permettent l’acquisition en haute résolution de coupes inframillimétriques et jointives du thorax en une courte apnée. Ils permettent l’étude, dans un état respiratoire donné, habituellement l’inspiration profonde, de la quasitotalité de l’arbre bronchique et du parenchyme pulmonaire, et ce, avec un luxe de détails anatomiques inégalé (1). Les avantages de la TDM résident dans la simplicité de sa réalisation, la standardisation des méthodes d’acquisition et la remarquable résolution spatiale au prix d’une irradiation certes toujours trop importante, mais aujourd’hui réduite grâce aux efforts importants qui ont été faits dans ce sens. L’injection de produit de contraste n’est habituellement pas nécessaire dans l’exploration des affections diffuses des voies aériennes. Figure 2. Coupe tomodensitométrique passant par la bifurcation de la bronche lobaire supérieure droite chez un patient souffrant d’un asthme sévère : le calibre bronchique est irrégulier (flèches) et anormalement large par endroits (dilatation bronchique cylindrique). La paroi des bronches est épaissie de façon diffuse. Il est important de souligner que les paramètres d’acquisition peuvent être réglés de manière à obtenir une irradiation minimale sans diminuer l’information diagnostique grâce au contraste naturel des voies aériennes avec l’air intra- et extra-pulmonaire. En raison du très grand nombre de coupes reconstruites (de l’ordre de 300 à 500 images), l’analyse des coupes individuelles est au mieux réalisée en les faisant défiler en mode cinéma à la console. Les reconstructions bi- et tridimensionnelles de l’arbre aérien complètent cette analyse (2). Les reconstructions multiplanaires sont bidimensionnelles et possibles dans n’importe quel axe avec une qualité aujourd’hui égale à celle des coupes axiales natives en raison de l’isotropie du voxel élémentaire. Elles sont de réalisation instantanée à la console et l’opérateur peut en déterminer l’épaisseur de manière interactive. Elles permettent d’apprécier la topographie précise des dilatations bronchiques, d’analyser et de caractériser les sténoses selon tous les axes. Les reconstructions dites en projection d’intensité minimale (minIP ou minimal Intensity Projection) projettent sur un plan les pixels de densité aérique du volume considéré et selon des angles de vue multiples. Ces reconstructions sont appliquées dans un plan de référence habituellement sur une tranche du volume d’acquisition. La colonne d’air de l’arbre aérien est ainsi imagée et visible sous des angles multiples, comme le sont les zones parenchymateuses à contenu aérien (emphysème, rayon de miel) et les zones d’hypoperfusion focale. Ces reconstructions sont surtout utiles pour la recherche d’emphysème ou de signes d’atteinte des petites voies aériennes. Les voies aériennes distales ne sont pas accessibles directement au scanner car les dimensions de leur paroi sont en deçà de son seuil de résolution. Elles peuvent être indirectement évaluées par l’analyse visuelle de la densité du parenchyme. La densité pulmonaire mesurée en dehors des grosses bronches et gros vaisseaux est une moyenne de l’air intrapulmonaire, du tissu pulmonaire, bronchiolaire et des parois capillaires et du sang intracapillaire. Toute modification de l’un de ces éléments est donc à l’origine d’une variation de densité. Les mesures de densité pulmonaire développées depuis plus d’une décennie ont été très largement appliquées à la quantification de l’emphysème pulmonaire. Figure 3. Coupe TDM frontale chez un patient asthmatique sévère montrant une bronchocèle ou impaction mucoïde (flèche). Lorsqu’elles sont employées sur des coupes acquises en expiration ou au cours de l’expiration forcée, ces méthodes peuvent être appliquées à l’étude des petites voies aériennes (3). Le gradient antéro-postérieur qui caractérise la densité du parenchyme en décubitus dorsal augmente en effet de façon significative lors d’une expiration, et ce, de façon pratiquement homogène à l’exception de quelques lobules surtout basaux et déclives. Une absence d’augmentation de densité, qu’elle soit focale ou diffuse, à condition que sa surface excède celle d’un segment pulmonaire, reflète donc le degré d’obstruction des petites voies aériennes. Les zones hypodenses qui en résultent sur une coupe TDM constituent le piégeage. Il peut s’évaluer visuellement ou par des mesures de densité sous forme d’histogrammes après segmentation des contours du poumon et extraction des gros vaisseaux. La recherche et la quantification d’un piégeage en TDM repose sur donc sur l’acquisition de coupes en expiration, état respiratoire difficilement reproductible en l’absence de couplage avec un spiromètre, ce qui complique sensiblement la méthode. Une variante, facile à réaliser, consiste à acquérir les coupes au cours de l’expiration serait plus sensible pour la démonstration d’un piégeage. En revanche, un certain degré de piégeage est aussi présent chez 50 % des sujets en l’absence de toute pathologie, d’autant plus qu’ils sont âgés(4). Il est aussi très fréquent et souvent plus marqué chez les fumeurs, et il n’y a pas de seuil quantitatif précis de surface de piégeage considéré comme pathologique. Indications cliniques Les indications cliniques pratiques de l’utilisation du scanner dans l’asthme reposent surtout sur l’élimination de diagnostics d’affections respiratoires cliniquement voisines telles que l’aspergillose broncho-pulmonaire allergique, la pneumonie d’hypersensi bilité ou la vascularite de Churg et Strauss (figure 1/illustration). Figure 4. Reconstruction de type minIP dans le plan frontal en inspiration (A) et expiration (B). Les plages hypodenses (flèches) apparaissent en expiration et définissent la présence de piégeage expiratoire qui traduit l’atteinte des voies aériennes distales. Ces affections ont une présentation morphologique sur le scanner qui permet sinon de faire le diagnostic, du moins de suggérer qu’il ne s’agit pas d’un asthme simple et que des explorations complémentaires sont nécessaires. La présence d’une tumeur trachéale ou des gros troncs bronchiques est un diagnostic différentiel important de l’asthme, que le scanner identifie beaucoup mieux que la simple radiographie. Une autre indication est l’absence de réponse au traitement bien conduit qui fait rechercher un phénotype particulier : importance des anomalies structurales des bronches en rapport avec un remodelage important, atteinte des voies aériennes distales, association à des lésions d’emphysème. Anomalies morphologiques Les anomalies morphologiques identifiées au scanner sont fréquentes au cours de la maladie asthmatique : bronchectasies cylindriques, épaississement des parois bronchiques et piégeage expiratoire dans l’asthme sont les principales anomalies décrites (figure 2). Des micronodules centrolobulaires et des impactions mucoïdes (figure 3), des bronchiolectasies, des atélectasies sous-segmentaires responsables d’images linéaires sont aussi possibles. Elles reflètent l’obstruction des voies aériennes. Les dilatations bronchiques sont de causes variées. En dehors d’authentiques altérations pariétales liées au remodelage et aux conséquences des surinfections répétées, l’impression de dilatation de la lumière bronchique est parfois simplement créée par l’épaississement de la paroi. L’épaississement de paroi est donc un signe qui présente une grande variabilité inter- et intra-observateur. L’augmentation de l’épaississement pariétal avec la sévérité et la durée de la maladie suggèrent qu’il traduit le remodelage pariétal. Le piégeage traduit l’obstruction des petites voies aériennes distales et la vasoconstriction hypoxique qui l’accompagne (figure 4). Plusieurs études ont évalué la modification de densité pulmonaire en expiration qui traduit ce piégeage et les plus récentes ont montré qu’il était lié à l’âge et la sévérité de l’asthme. Au total, le scanner, en permettant l’observation des bronches au niveau individuel s’est imposé comme un outil unique de l’étude des mécanismes et de la physiopathologie dans l’asthme, là où les tests fonctionnels ne peuvent en effet fournir que des informations globales et moyennées de l’ensemble de l’arbre aérien. L'IRM Quant à l’IRM du poumon, elle reste encore une technique confidentielle, réservée aux centres de recherche, car elle doit faire appel pour l’imagerie pulmonaire et des voies aériennes à des agents de contraste et à des techniques d’acquisition spécifiques, qui sont autant d’obstacles à une utilisation courante. Son avantage est sa totale innocuité, mais la pénurie d’installations en France et son coût sont des obstacles importants à sa diffusion (5). Références 1. Ferretti GR et al. Virtual tools for imaging of the thorax. Eur Respir J 2001 ; 18 : 381-92. 2. Fetita CI et al. Pulmonary airways: 3-D reconstruction from multislice CT and clinical investigation. IEEE Trans Med Imaging 2004 ; 23 : 1 353-64. Erratum in IEEE Trans Med Imaging 2004 ; 23 : 1 563. 3. Grenier PA et al. Multidetector-row CT of the airways. Semin Roentgenol 2003 ; 38 : 146-57. 4. Lee KW et al. Correlation of aging and smoking with air trapping at thin-section CT of the lung in asymptomatic subjects. Radiology 2000 ; 214 : 831-6. 5. Altes TA et al. Hyperpolarized 3He MR lung ventilation imaging in asthmatics: preliminary findings. J Magn Reson Imaging 2001 ; 13 : 378-84.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :

