Publié le 10 jan 2017Lecture 5 min
Thermoplastie bronchique : quelle place dans l’arsenal thérapeutique de l’asthme ?
C. TAILLÉ, M. AUBIER, Service de pneumologie A, hôpital Bichat ; UMR 1152, faculté de médecine Bichat, Paris
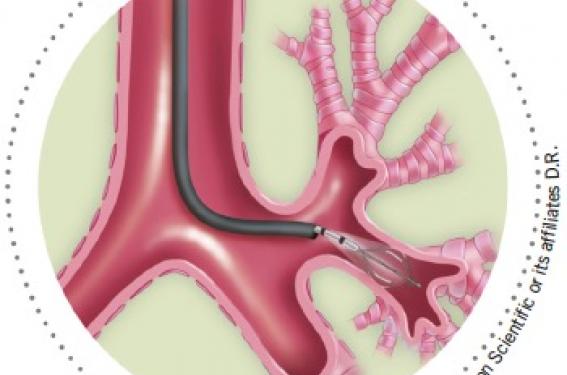
La thermoplastie bronchique délivre une température de 65 °C sur la paroi bronchique via une sonde reliée à un générateur de radiofréquence introduite par un endoscope. Ceci permettrait de réduire l’hyperréactivité bronchique en diminuant la couche musculaire. Cet article propose une mise au point sur cette technique en plein développement.
La thermoplastie bronchique est une technique relativement jeune. En effet, les premières publications chez le chien(1), puis chez l’homme(2) ont à peine dix ans. Le mécanisme d’action supposé est une réduction de l’hyperréactivité bronchique liée à la diminution de 30 à 70 % de la quantité de muscle lisse bronchique (mesurée sur des biopsies bronchiques) observée rapidement après la procédure(3). On ignore encore comment la couche musculaire lisse va se reconstituer au fil du temps. Les données issues des essais cliniques suggèrent la persistance d’un bénéfice clinique 5 ans après la thermoplastie(4), mais sans données histologiques dans le suivi permettant de lier le maintien du bénéfice clinique à la diminution du muscle lisse. Quels résultats Des travaux récents suggèrent que d’autres structures comme la membrane basale(5) ou les terminaisons nerveuses de la mu queuse bronchique(6,7) pourraient également être modifiées par le traitement. Cette modification des structures nerveuses intrabronchiques permettrait d’ajouter un deuxième mécanisme expliquant la réduction de la réactivité bronchique. Les fibres C participent également au recrutement des cellules inflammatoires dans les voies aériennes(8). Ces modifications des fibres nerveuses pourraient influencer le degré d’inflammation bronchique. Cependant, l’effet de la thermoplastie sur l’inflammation bronchique n’est pas encore démontré de manière très claire(9). Trois études randomisées, deux comparant la thermoplastie au traitement médical et une comparant la thermoplastie à une procédure « fantôme » (endoscopie sans délivrance de chaleur) permettent d’évaluer l’efficacité du traitement(10-12). Les résultats à 5 ans de deux des essais ont été publiés par la suite(4,13). L’ensemble des résultats a été repris récemment dans le rapport d’évaluation technologique de la HAS publié en janvier 2016*. Les effectifs de patients traités relativement faibles, totalisant 421 patients, l’hétérogénéité des patients et des protocoles rendent difficile l’appréciation du bénéfice réel apporté par cette technologie. Néanmoins, on note une amélioration de la qualité de vie et une réduction des exacerbations ou des visites aux urgences, sans amélioration du contrôle de l’asthme, chez la moitié des patients traités. En pratique Le traitement nécessite 3 séances d’endoscopie sous sédation de 30 à 45 minutes chacune, afin de traiter l’ensemble de l’arbre bronchique, à l’exception du lobe moyen. L’aggravation des symptômes d’asthme après la procédure est fréquente et nécessite la prescription de corticoïdes oraux pour encadrer le geste. Les effets secondaires respiratoires (toux, douleurs thoraciques, sifflements) sont fréquents (rapportés dans 85 % des cas dans l’étude AIR2), le plus souvent légers à modérés. Il est rapporté également quelques cas d’hémoptysie, d’atélectasies récurrentes, d’abcès pulmonaires, ainsi que des images de verre dépoli dans des zones adjacentes au lobe traité(14). Ces effets indésirables surviennent pour la très grande majorité des cas dans les 7 jours suivant la procédure. Peu de malades ont bénéficié d’un suivi à long terme après la thermoplastie, et notamment d’une évaluation scannographique(4) pour apprécier le développement d’éventuelles sténoses ou dilatations bronchiques. Retours d’expérience À ce jour, quelques 4 000 patients ont été traités en dehors d’essais cliniques dans 32 pays, ce qui permet de rapporter à présent des expériences d’utilisation de la thermoplastie en vie réelle. Par exemple, une série américaine rapporte que 55 % des patients traités dans le cadre du soin courant s’améliorent, contre 73 % de ceux traités dans le cadre d’un essai thérapeutique(15), mais les patients traités en dehors des essais sont manifestement plus sévères que ceux inclus dans les essais. Malgré cette expérience de la technique qui se répand, il est encore difficile de définir la population cible, potentiellement répondeuse au traitement. Néanmoins, toutes les recommandations s’accordent sur le fait que : « la preuve de la sécurité de l’intervention est adéquate dans le court et moyen terme, mais que plus de preuves de l’innocuité à long terme sont nécessaires ». Par conséquent, le traitement doit être limité à quelques centres experts en endoscopie et spécialisés dans la prise en charge des asthmes sévères chez les patients soigneusement sélectionnés. Le rapport de la HAS de 2016 a conclu : « Considérant la situation de besoin thérapeutique non couvert pour des patients graves, la diffusion en cours de cette nouvelle modalité de traitement, la thermoplastie bronchique constitue une modalité thérapeutique pour les patients atteints d’asthme sévère non contrôlé malgré un traitement maximal suivi sur au moins un an et avec une bonne observance », tout en soulignant le besoin de disposer de données d’efficacité et de sécurité à long terme, via un registre national exhaustif auquel tout centre souhaitant pratiquer la thermoplastie devrait participer.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :