Laryngologie
Publié le 20 sep 2023Lecture 8 min
Comment réaliser un bilan de déglutition chez l’adulte
Sabine CRESTANI, CHU de Toulouse

La déglutition est un phénomène complexe nécessitant une coordination entre différents organes : cavité buccale, pharyngo-larynx, poumons et œsophage notamment. La dysphagie n’est pas une maladie en elle-même. Elle peut être due à une ou plusieurs étiologies qui nécessitent une prise en charge parfois multidisciplinaire. La dysphagie est répandue. Sa prévalence est estimée jusqu’à 30 % des personnes âgées institutionnalisées(1). Elle est également très répandue dans la population atteinte de cancer de la tête et du cou(2). Nos différentes spécialités ORL pneumologie, gastroentérologie, mais également la pédiatrie, la gériatrie, la médecine physique et réadaptation, la neurologie, sans oublier la médecine générale sont impliquées dans le diagnostic et la thérapeutique des troubles de la déglutition.
COMMENT ON DÉGLUTIT ?
Nous déglutissons en moyenne 2 000 fois par jour. La déglutition nous permet de nous alimenter, mais également d’évacuer la salive. Nous sécrétons plus d’un litre de salive quotidiennement. L’utilisation des termes « hyper-sialorrhée » ou bavage est souvent inexacte. Ces symptômes sont la plupart du temps des conséquences d’un trouble de la déglutition.
La déglutition se déroule en 3 actes principaux.
Le temps oral
Ce temps, réalisé au niveau de la cavité buccale, prépare le bol alimentaire par la mastication et l’insalivation (c’est-à-dire l’imprégnation des aliments par la salive). Le bol alimentaire mastiqué et insalivé est ensuite transporté vers l’oropharynx. Notre cavité buccale est remplie de capteurs sensitifs et sensoriels participant au bon transport du bolus vers l’isthme du gosier. Ce temps est noté comme le seul temps volontaire de la déglutition.
Lors de la prise de liquides, ce temps nécessite des continences labiale et vélaire optimales pour ne pas avoir de fuite antérieure (pouvant causer un bavage) ou fuite postérieure nasale (incontinence vélaire par ex.).
On parle parfois de stade « pré-oral » qui correspond aux stimulations cérébrales par des afférences sensorielles notamment olfactives et visuelles. Cette phase prépare et précède la phase orale. Elle occasionne notamment un afflux salivaire au niveau de la cavité buccale.
Le temps pharyngo-laryngé
Ce temps nécessite des réflexes véloces afin d’éviter la fausse route. Ce temps est extrêmement rapide et met en jeu des processus nombreux : fermeture et ascension laryngée, fermeture vélo-pharyngée, fermeture vélo-linguale, propulsions linguale et pharyngée, ouverture du sphincter supérieur de l’œsophage.
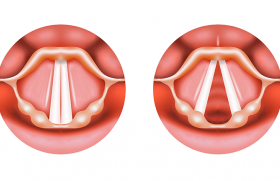
La fermeture laryngée est essentielle lors de ce temps et implique différentes structures : cordes vocales, aryténoïdes, bandes ventriculaires, épiglotte.
La fermeture laryngée ne se limite pas au plan glottique. Elle nécessite également une bascule des aryténoïdes en avant, une fermeture des bandes ventriculaires et une bascule de l’épiglotte.
On distingue lors d’une fausse route : la pénétration laryngée qui est le passage au-dessus des cordes vocales, de l’inhalation (en dessous des cordes vocales et pouvant occasionner une pneumopathie d’inhalation).
Les fausses routes peuvent également être catégorisées selon leur synchronisation. Ainsi une fausse route, avant l’ascension et la fermeture laryngée est définie comme primaire. En cas de pénétration du bolus simultanée à l’ascension laryngée ou parlera de fausse route concomitante. Enfin, si la fausse route se déroule après le temps pharyngé, on parlera de fausse route secondaire (ou de regorgement).
Pour conclure ce second temps, l’ouverture du sphincter supérieur de l’œsophage s’effectue. Cette ouverture ne se limite pas à une simple relaxation musculaire. Elle nécessite une bonne ascension laryngée et la création d’une zone de pression. Cette pression, générée par la propulsion pharyngée et linguale, permet le passage du bolus au niveau du sphincter relâché.
Les 2 premiers temps (oral et pharyngé) caractérisent les dysphagies oropharyngées que l’on distingue des dysphagies œsophagiennes.
Le temps œsophagien
Il débute lors du passage du bolus au niveau du sphincter supérieur de l’œsophage (SSO) et se termine par son entrée dans l’estomac en passant par le sphincter inférieur de l’œsophage (SIO).
Ce temps est exploré principalement par nos confrères gastro-entérologistes.
L’achalasie ne se limite pas à un défaut de relâchement des sphincters : SSO ou SIO. Les troubles œsophagiens sont catégorisés en fonction de mesures données par la manométrie œsophagienne. Cependant, ces troubles peuvent être détectés lors d’une radioscopie de déglutition qui a l’avantage d’être plus simple dans sa réalisation.
La manométrie, notamment la manométrie haute résolution (MHR), caractérise les troubles œsophagiens d’après la classification de CHICAGO. Les mesures effectuées notamment par l’IRP (index de relaxation péristaltique) ainsi que la mesure d’onde de contraction et de pressurisation permettent de préciser les troubles : hypopéristaltisme, péristaltisme intermittent absent ou accéléré, œsophage casse-noisettes, spasmes œsophagiens et œsophage marteau-piqueur.
On est loin de la vision d’un œsophage qui ne fait que s’ouvrir et se fermer au niveau de ses sphincters avec une simple propulsion œsophagienne du haut vers le bas. Figure 1
Figure 1. Schémas illustrant les 3 principaux temps de la déglutition.
QUELLES EXPLORATIONS EN CLINIQUE USUELLE ?
Interrogatoire
L’anamnèse est fondamentale et notre médecine actuelle ne doit pas sous-estimer cet art qu’est l’interrogatoire.
Cet interrogatoire permet de préciser la durée des troubles, depuis quand et comment est apparu le trouble, sur quels types d’aliments (solides, liquides), la localisation de la gêne (haute cervicale ou basse sternale, voire rétrosternale, latéralisation), le caractère permanent ou intermittent des troubles. Il faut préciser avec le patient s’il s’agit d’une douleur, d’une gêne ou d’un blocage.
La présence de signes associés comme une douleur (odynophagie), une dysphonie, une dyspnée.
Les signes de gravité sont recherchés comme une voix mouillée, une perte de poids (à chiffrer dans le temps et en pourcentage de perte par rapport au poids de référence), une altération de l’état général, des complications infectieuses : de la pneumopathie d’inhalation jusqu’à la déshydratation dans des cas extrêmes.
D’autres signes sont à rechercher notamment chez les plus fragiles (personnes polyhandicapées notamment) : un refus alimentaire, notion d’infections urinaires (par déshydratation), fébricules inexpliqués ou hypothermie. L’interrogatoire de l’entourage ou des aides de vie du patient est souvent informatif dans ces situations. On recherchera la présence de hemmages ou de toux pendant les repas ou lors de la prise de boisson.
Les tremblements, troubles de l’écriture, de la parole et de la marche sont à rechercher et évoquent une cause neurologique.
Les antécédents personnels chirurgicaux, médicaux et familiaux peuvent orienter vers des causes génétiques (myopathies de Steinert...).
Les traitements en cours peuvent être en cause (par exemple un syndrome extrapyramidal sur la prise chronique de psychotropes). Les prises de toxiques comme l’association alcool-tabac doivent faire rechercher un cancer.
Attention à ne pas négliger une douleur thoracique atypique qui peut faire penser à un trouble œsophagien, mais qui doit orienter vers le cardiologue s’il est suspecté une pathologie coronarienne.
Cet interrogatoire nous permet de préciser l’étiologie de la dysphagie et d’envisager les explorations complémentaires les plus adaptées.
Questionnaires
Plusieurs types d’autoquestionnaires existent.
Nous détaillons un des plus connus et validés en langue française le DHI(3) (Dysphagia Handicap Index). Ce questionnaire est composé de 30 items (figure 2). Pour chaque question le patient coche de 0 (pour jamais) à 4 (pour toujours). Plus le score est haut plus le retentissement des troubles de la déglutition est élevé.
Figure 2. Dysphagia Handicap Index (DHI). Traduction française validée. DHI - MP Andrieux V Woisard - 2006
Ce questionnaire est facilement réalisable en préambule d’une consultation, par exemple afin d’avoir une précision du ressenti du patient sur son trouble.
D’autres questionnaires existent comme le SSQ-f (Sydney Swallox Questionnaire traduction française), SWAL-QOL.
L’examen clinique
Sans instrumentation spécifique, nous pouvons avoir un aperçu des troubles de la déglutition.
L’examen de la cavité buccale permet de préjuger de la capacité de mastication, l’insalivation.
Une langue rôtie ou, au contraire, des stases salivaires importantes, informent sur la sévérité des troubles.
La motricité des lèvres, joues, langue, voile est évaluée de manière symétrique. La sensibilité au niveau de la cavité buccale peut être testée par des manœuvres instrumentales (bâtonnets glacés par ex.) en comparant les 2 côtés. On peut également tester les praxies oro-faciales devant une suspicion d’atteinte neurologique.
Un examen précis des paires crâniennes peut être réalisé : pour le V trijumeau, VII facial, IX glosso-pharyngien, X pneumogastrique, XI accessoire et XII lingual. Tableau 1
Nasofibroscopie de déglutition
Les naso-fibroscopes permettent une visualisation du larynx, mais également du pharynx, son extrémité étant béquillable. Les fibroscopes « fibrés » sont supplantés en termes de qualité d’image par les vidéoendoscopes. Pour un examen naso- fibroscopique associé à un test de déglutition nommé FEES en anglais (Flexible Endoscopic Examination of Swallowing). Il est préférable d’avoir un appareil avec une bonne capacité d’éclairage notamment. Il est conseillé d’utiliser des appareils avec écrans téléportés et système d’enregistrement (pour relecture vidéo).
L’examen est réalisé en évitant l’anesthésie locale pouvant modifier le test de déglutition. Une fois le naso-fibroscope introduit par une fosse nasale, un examen morphologique et dynamique du voile, pharynx et larynx est effectué, on vérifie ainsi la filière et on teste les mouvements par des manœuvres de reniflement, de phonation, de hemmage (par ex.).
Les essais de déglutition sous naso-fibroscope correspondent à un protocole de déglutition alors que le fibroscope est placé juste en dessous du voile du palais. Il est préférable de s’aider d’une tierce personne afin de superviser les prises alimentaires par le patient et intervenir en cas de besoin. Lors de la déglutition d’aliments colorés, pour augmenter le contraste, l’observateur précise l’état de la déglutition du patient (résidus, fausses routes...).
Lors de cet examen, on peut rechercher les causes de la dysphagie (par ex. : anomalie structurelle sur une ostéophytose exacerbée), les conséquences (par ex. : fausses routes par débordement sur défaut de vidange pharyngée) et les éventuelles thérapeutiques ou compensations (par ex. : posture en flexion rotation permettant le passage alimentaire en latéralité et ainsi améliorer la vidange pharyngée). Tableau 2
• Radioscopie de déglutition (vidéo) ou radiocinématographie de déglutition ou vidéo transit pharyngo-œsophagien
Il s’agit d’un examen radiographique utilisant les rayons X et un produit radio-opaque principalement la baryte. Cet examen est différent du TPO (transit pharyngo-œsophagien) qui est une imagerie permettant une vision morphologique, mais non optimale pour la dynamique rapide de la déglutition. Les produits radio-opaques pouvant être utilisés sont les produits de contraste iodés, sulfate de baryum ou produit de contraste hydrosoluble. Le plus utilisé est la baryte, ce produit a pour particularité d’être mieux toléré s’il est inhalé contrairement au produit iodé qui peut provoquer un œdème intra-alvéolaire. Figure 3 & Tableau 3
Figure 3. Cliché cervical montrant la vision possible des trois temps.
Autres (scintigraphie...)
D’autres examens sont utilisés dans des centres spécialisés comme la radioscopie de déglutition couplée à la manométrie, l’électroneuromyogramme (ou ENMG), l’IRM dynamique, la scintigraphie de déglutition, échographie de déglutition...
Enfin certains examens sont en cours de recherche, mais offre des perspectives très intéressantes notamment des systèmes de monitoring laryngé.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :