Publié le 17 juin 2012Lecture 8 min
L’antibiothérapie dans les rhino-sinusites infectieuses
J. PERCODANI, E. SERR ANO, Service d’ORL et de chirurgie cervico-faciale, CHU Rangueil-Larrey, Toulouse
Si le traitement antibiotique des rhino-sinusites aiguës est bien codifié, il n’en est pas de même pour les rhino-sinusites chroniques. Nous distinguerons dans cette présentation les rhino-sinusites chroniques non polypeuses et les polyposes naso-sinusiennes, les poussées aiguës de surinfection des rhino-sinusites chroniques, les sinusites chroniques avec ostéite et les sinusites chroniques en postopératoire. Nous ne parlerons pas de la sinusite chronique entrant dans le cadre de la mucoviscidose, qui constitue une entité à part.
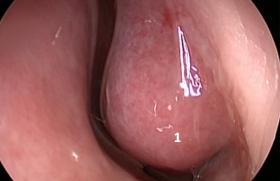
Les rhino-sinusite saiguës (1,2) En France, deux germes sont impliqués dans près de 50 % des cas : Streptococcus pneumoniae et Haemophilus influenzae. Au total, 39 % des Streptococcus pneumoniae sont de sensibilité diminuée à la pénicilline et 28 % des Haemophilus influenzae sont sécréteurs de bêtalactamases. Les autres germes isolés sont : Moraxella catarrhalis, Staphylococcus aureus, les streptocoques et les entérocoques. La présence de germes anaérobies est surtout associée à un foyer dentaire. L’antibiothérapie dans les sinusites aiguës est probabiliste et tient compte de ces données bactériologiques. Chez l’adulte L’antibiothérapie n’est pas recommandée en cas de symptômes rhinologiques diffus, bilatéraux, d'intensité modérée, dominés par une congestion avec rhinorrhée séreuse ou puriforme banale, survenant dans un contexte épidémique. L’antibiothérapie est recommandée en cas de : – symptomatologie typique, notamment : unilatéralité des signes, douleurs infraorbitaires, rhinorrhée, etc. Le diagnostic de rhino-sinusite aiguë est clinique, basé sur la présence de pus, faisant issue du méat moyen (figure 1) ; – persistance de la fièvre au-delà de 3 jours ; – échec d’un traitement symptomatique initial ou complications ; – association à une infection dentaire homolatérale supérieure ; – sinusite frontale, ethmoïdale, sphénoïdale. Les antibiotiques les mieux adaptés à l’épidémiologie et à l’évolution des résistances bactériennes sont : – l’association amoxicilline-acide clavulanique ; – les céphalosporines orales de 2e génération (céfuroxime-axétil) et certaines céphalosporines orales de 3e génération (cefpodoxime-proxétil, céfotiam-hexétil) ; – la pristinamycine, notamment en cas d’allergie aux bêtalactamines. Les fluoroquinolones actives sur le pneumocoque (lévofloxacine, moxifloxacine) sont réservées aux situations susceptibles de complications graves (sinusites frontales, sphénoïdales, ethmoïdales) ou en cas d’échec d’une première antibiothérapie, après documentation bactériologique et/ou radiologique. La durée du traitement des sinusites maxillaires aiguës purulentes est classiquement de 4 à 10 jours (5 jours pour céfuroxime-axétil et cefpodoxime-proxétil, 4 jours pour la pristinamycine). Coupe coronale Ne sont pas recommandés : le céfixime qui a une activité réduite sur les pneumocoques de sensibilité diminuée à la pénicilline mais forte pour Haemophilus influenzae, les macrolides et les céphalosporines de première génération dont l’activité est modeste sur Haemophilus influenzae et pour lesquels la fréquence des souches de pneumocoques résistants est importante. Chez l’enfant (à partir de 3 ans) L’antibiothérapie est recommandée : – dans les formes aiguës sévères (fièvre > 39° C, céphalées, rhinorrhée purulente et parfois oedème périorbitaire) ; – dans les formes prolongées (durée des symptômes de la rhinopharyngée et de la toux > 10 jours sans tendance à l’amélioration) en présence de facteurs de risque tels que : asthme, cardiopathie, drépanocytose ou en cas d’échec du traitement symptomatique. Les antibiotiques recommandés en première intention sont : amoxicilline-acide clavulanique ou cefpodoxime-proxétil. La durée du traitement est classiquement de 7 à 10 jours. Les antibiotiques locaux par instillation nasale, endosinusienne ou par aérosol ne sont pas recommandés (accord d’expert) (Afssaps 2005). Les rhino-sinusites chroniques (3) Les données microbiologiques ont été précisées par K. Mantovani et coll., dans une étude récente. Ils ont retrouvé dans les sinus maxillaires de patients porteurs d’une rhino-sinusite chronique divers germes : Pseudomonas aeruginosa, staphylocoque doré, staphylocoque epidermidis, streptocoque pneumoniae et autres bacilles gram négatif (4). Deux attitudes sont proposées dans la littérature en matière de sinusite chronique : l’antibiothérapie courte (10 jours à 4 à 6 semaines) ou l’antibiothérapie prolongée (2 à 3 mois). Antibiothérapie courte Pour l’antibiothérapie de courte durée, les études les plus anciennes préconisent l’amoxicilline-acide clavulanique, la ciprofloxacine, la clarithromycine, le cotrimoxazole. Il n’a pas été démontré de différence significative entre ciprofloxacine et amoxicilline- acide clavulanique et céfuroxime axétil. Coupe axiale Cette antibiothérapie permet une amélioration des symptômes, mais il n’existe pas d’étude contrôlée versus placebo(3). T. Van Zele et coll. ont réalisé en 2010 une étude multicentrique randomisée contrôlée en double aveugle versus placebo pour évaluer l’efficacité de l’association corticothérapie orale + doxycycline 20 jours chez des patients porteurs d’une polypose nasosinusienne, ils ont montré un effet bénéfique significatif sur la symptomatologie nasale, la taille des polypes, les marqueurs systémiques et muqueux de l’inflammation (5). Antibiothérapie prolongée Une antibiothérapie prolongée de 2 à 3 mois a aussi été proposée, de manière analogue à ce qui est proposé en pneumologie dans certaines dilatations de bronches ou la mucoviscidose. Les macrolides à faible dose tels la clarithromycine, la roxithromycine ou l’érythromycine sont utilisés avec une amélioration clinique. Il a été montré une diminution de la virulence et des effets tissulaires causés par la colonisation bactérienne chronique sans éradication bactérienne. Ces études ont aussi retrouvé une augmentation de la fréquence des battements ciliaires avec augmentation du transport mucociliaire (6-9). Le mécanisme d’action des macrolides dans ce cadre est mal connu, mais il existe une probable diminution de la réponse immunitaire (effet immunomodulateur) associée à une action anti-inflammatoire (8-11). Antibiotiques locaux M. Lim et coll. ont réalisé une revue de 14 études sur l’intérêt des antibiotiques locaux dans la prise en charge des rhino-sinusites chroniques (les irrigations nasales ou les nébulisations semblent avoir une efficacité supérieure aux sprays) : ces thérapeutiques qui semblent plutôt des traitements de seconde intention, après échec de la corticothérapie inhalée et des antibiotiques oraux (12). Les poussées de surinfection aiguës des rhinosinusites chroniques Les antibiotiques oraux ne devraient être utilisés qu’en cas de surinfection bactérienne aiguë. Il est donc intéressant dans ce cadre d’avoir une documentation bactériologique, permettant d’adapter l’antibiothérapie. La durée du traitement est celle préconisée dans les rhino-sinusites aiguës, il s’agit donc de traitements courts, éventuellement associés à la prescription de corticoïdes oraux en cure courte (principalement dans les rhino-sinusites polypeuses) ou de corticoïdes locaux(3,13). Certaines études ont montré une bonne efficacité des antibiotiques locaux en aérosols (néomycine, tobramycine), avec absence d’effet secondaire (14). Les rhino-sinusites chroniques opérées Certaines études ont démontré l’utilité des fluoroquinolones qui sont le seul antibiotique disponible per os efficace contre le pyocyanique présent chez un patient sur 5 dans un contexte de sinusite chronique avec antécédent de chirurgie(15). S. Albu et coll. ont montré en 2010 que la prescription d’amoxicilline- acide clavulanique pendant 2_semaines en postopératoire d’une chirurgie fonctionnelle des sinus améliorerait la période postopératoire avec amélioration de la phase de cicatrisation, amélioration de l’obstruction et du drainage et amélioration plus rapide de l’aspect endoscopique (16). R.S. Jiang et coll., en 2008, dans une étude randomisée avec groupe contrôle comparant en postopératoire de chirurgie sinusienne 3_semaines d’amoxicilline-acide clavulanique versus placebo, n’ont pas retrouvé de différence significative dans les scores de symptômes ou les scores endoscopiques, les taux de cultures bactériennes et la sensibilité à l’amoxicilline-acide clavulanique (17). Le cas particulier des rhino-sinusites chroniques ave hyperostose M.R. Schaberg et coll., en 2010, se sont intéressés à ce cas particulier et concluent que ces rhino-sinusites avec hyperostose représentent une indication de traitement antibiotique par voie intraveineuse, en ambulatoire, pendant 6 semaines. Ceci par analogie avec les traitements préconisés pour les ostéomyélites. Les antibiotiques recommandés sont_: céfazoline, clindamycine, ertapénem, maxipime, vancomycine(18). En conclusion La prescription des antibiotiques est tout à fait bien codifiée dans les rhino-sinusites aiguës. Elle est probabiliste mais repose sur des critères cliniques précis de diagnostic de la rhino-sinusite aiguë. Dans les rhino-sinusites chroniques, l’antibiothérapie est bien moins codifiée. La réalisation de prélèvements bactériologiques devrait être beaucoup plus systématique car une poussée inflammatoire en impose parfois pour une poussée de surinfection. D’autre part, en dehors de certains cas particuliers, l’infection de semble pas le primum movens des rhino-sinusites chroniques. Il faut donc rester vigilant dans la prescription empirique des antibiotiques, conduisant au développement de résistances bactériennes. Au vu des différentes études, l’attitude que nous préconisons est la suivante : – poussées de surinfection peu fréquentes : amoxicilline-acide clavulanique, ciprofloxacine, cotrimoxazole, tétracyclines (doxycycline) ; – poussées fréquentes de surinfection sur fond inflammatoire marqué : macrolides ; – poussées fréquentes de surinfection sur fond infectieux marqué : tétracyclines, bactrim ou associations 3 mois ; – en cas d’antécédent de chirurgie : intérêt des fluoroquinolones ; – en cas d’ostéite marquée : traitement intraveineux prolongé (vancomycine, céfazoline, clindamycine).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :